Что такое скарлатина и чем она опасна. Заболевание детей скарлатиной
Если диагностирована скарлатина, последствия для мальчиков и девочек связаны главным образом с аллергической реакцией и воздействием токсинов на организм. Дети болеют скарлатиной довольно часто. При несвоевременном лечении данное заболевание может привести к различным осложнениям со стороны дыхательных путей, сердечно-сосудистой системы. В большинстве случаев скарлатина протекает благоприятно. Какова этиология, клиника, лечение данной патологии?
Особенности скарлатины
Скарлатина – это острое антропонозное инфекционное заболевание с аэрозольным механизмом передачи, характеризующееся симптомами интоксикации, появлением мелкоточечной сыпи и ангиной. Данная патология имеет бактериальную природу. Возбудителем инфекции является гемолитический стрептококк группы A. Скарлатина развивается у лиц, не имеющих иммунитета к данной инфекции.
Восприимчивость к этому заболеванию высокая. Лица мужского и женского пола болеют одинаково часто. Наиболее высокий уровень заболеваемости наблюдается в регионах с умеренным или холодным климатом. Скарлатина имеет выраженную сезонность. Пик заболеваемости приходится на осенне-зимне-весенний период.
 Скарлатина выявляется в форме спорадических случаев и вспышек. Чаще всего дети болеют с ноября по декабрь. Это связано с формированием организованных коллективов в детских домах, школах, интернатах. Опасными для окружающих лиц являются больные и носители. Немаловажное значение в распространении инфекции имеют лица, болеющие стрептококковой ангиной и назофарингитом. Скарлатина передается двумя основными способами: аэрозольным и контактным. В последнем случае стрептококки проникают в организм здорового ребенка через предметы быта (посуду, игрушки). Скарлатиной болеют однократно, так как после выздоровления синтезируются антитела к возбудителю инфекции, и повторного заражения не происходит.
Скарлатина выявляется в форме спорадических случаев и вспышек. Чаще всего дети болеют с ноября по декабрь. Это связано с формированием организованных коллективов в детских домах, школах, интернатах. Опасными для окружающих лиц являются больные и носители. Немаловажное значение в распространении инфекции имеют лица, болеющие стрептококковой ангиной и назофарингитом. Скарлатина передается двумя основными способами: аэрозольным и контактным. В последнем случае стрептококки проникают в организм здорового ребенка через предметы быта (посуду, игрушки). Скарлатиной болеют однократно, так как после выздоровления синтезируются антитела к возбудителю инфекции, и повторного заражения не происходит.
Этиология заболевания
Скарлатина опасна тем, что возможна сильная интоксикация организма. Гемолитические стрептококки группы А способны вырабатывать целый ряд факторов патогенности. Наибольшее значение имеют следующие факторы патогенности:
- иммунноглобулиновый рецептор;
- антитоксический фактор;
- эритроцитарный токсин;
- М-белок;
- энтеротоксин;
- гемолизин.
Немаловажное значение имеют различные ферменты бактерий. К ним относится гиалуронидаза, ДНК-за, стрептокиназа. Каждый из этих ферментов выполняет свою функцию. Например, благодаря фибринолизину стрептококки беспрепятственно распространяются по организму через кровь. Среди факторов патогенности наибольшее значение имеет эритроцитарный токсин. С его помощью угнетается выработка антител. Кроме того, благодаря ему возникает характерная для скарлатины сыпь. Эритрогенный токсин может стимулировать возникновение токсического шока.
Энтеротоксин гемолитических стрептококков воздействует на органы ЖКТ, обусловливая клинические проявления со стороны желудка и кишечника. Лейкоцидин угнетает работу лейкоцитов. Скарлатина для любого малыша опасна возможными аутоиммунными сдвигами. Этому способствуют перекрестные антигены, которые есть у стрептококков. Эти антигены могут спровоцировать агрессию иммунокомпетентных клеток по отношению к здоровым тканях организма. Гемолитический стрептококк группы А обладает высокой устойчивостью. При воздействии хлорамина и других дезинфектантов он погибает не сразу. Стрептококки выдерживают кипячение в течение четверти часа.
Болезни во время беременности не радуют никого. Особенно, если речь идет о чем-либо более серьезном, чем простуда или аллергия на цитрусовые. В этом материале пойдет речь о заболевании, которое относят к разряду детских, - скарлатине.
Скарлатиной называют острую инфекцию, вызванную бета-гемолитическим стрептококком группы А. И хотя «жертвами» скарлатины наиболее часто становятся дети дошкольного и школьного возрастов, иногда эта болезнь не щадит и беременных женщин. Именно поэтому вопрос, насколько скарлатина опасна для беременной и ее будущего малыша, является логичным и актуальным.
Как заподозрить скарлатину?
О том, что у женщины - скарлатина, свидетельствуют некоторые симптомы. В первую очередь это мелкоточечная сыпь (проявляется на первый или второй день болезни). При этом мелкие прыщички, если надавить на них пальцем, исчезнут, а после опять проявятся. Наиболее обильно мелкоточечная сыпь локализуется на лице. При этом носогубный треугольник остается чистым от высыпания и выглядит очень бледно. Еще один характерный признак скарлатины - скопление сыпи в местах естественных сгибов, то есть на складках кожи. Проявляется это в виде темных красных полосок. Приблизительно на четвертый-пятый день сыпь становится более бледной и вскоре исчезает вообще, а на этом месте проявляется шелушение.
Еще один симптом - ярко-красный (практически малиновый) язык. Кроме цвета отмечается и зернистость языка. При всем этом отмечается существенное повышение температуры тела, и даже лихорадка. Как правило, повышение температуры достигает 38-40 градусов. Также наблюдается общая интоксикация организма. Практически во всех случаях скарлатина сопровождается ангиной, поскольку поражается горло (зев). Кроме этого, возможно увеличение шейных лимфоузлов.
Очень часто скарлатина во время беременности сопровождается сильной рвотой.
После скарлатины возможны разнообразные осложнения, среди которых - гнойный отит. Еще одним довольно частым осложнением является некротический и гнойный лимфаденит. Не исключены и инфекционно-аллергические осложнения. Возможно развитие ревматизма. Оставляет скарлатина «отпечаток» и на сердечно-сосудистой системе: артериальное давление повышается, проявляется тахикардия (учащенное сердцебиение).
Скарлатина во время беременности не угрожает только той женщине, которая имеет специфический иммунитет к данной инфекции. Другими словами, если женщина ранее перенесла данное заболевание.
Как передается скарлатина?
Специалисты установили, что наиболее часто скарлатина встречается в регионах с умеренным и холодным климатом. Заразиться скарлатиной можно довольно легко. Это заболевание передается воздушно-капельным путем (чихание, кашель, крик, поцелуи и так далее) и через бытовые предметы (игрушки, посуда, белье). Существует также алиментарный путь инфицирования, который предусматривает заражение через пищу. Источником инфицирования скарлатиной является болеющий человек (может быть как ребенок, так и взрослый). При этом методов, позволяющих предотвратить заражение, практически не существует.
Ищенко Ирина Георгиевна Врач акушер-гинеколог, врач УЗИ-диагностики, кандидат медицинских наук, специалист в области эстетической гинекологии Запись на приём
Наиболее опасны с точки зрения возможного поражения плода осложнения кори, особенно бактериальная пневмония, которая может привести к гибели плода, а в особенно тяжелых случаях — и самой беременной женщины.
Скарлатина при беременности: опасна в первые 12 недель!
Скарлатина чаще всего встречается у детей до 10 лет. Если человек в детском возрасте не перенес скарлатину, возможность развития заболевания сохраняется во взрослом возрасте.
Что такое скарлатина?
Источник и механизм заражения
Не секрет, что инфекционные заболевания могут серьезно повлиять на развитие ребенка, поэтому лечить их рекомендуется как можно раньше.
Источником скарлатины может стать человек, зараженный скарлатиной, ангиной и другими формами инфекции. Причиной распространения заболевания считаются стрептококки группы А.
Для окружающих пациент представлять опасность в первые 2-3 суток заболевания. Контакт с зараженным человеком считается относительно безопасным через три недели с момента заражения.
Стрептококки группы А достаточно распространены среди населения, его носителями являются приблизительно 15-20% населения.
Многие носители могут выделять возбудитель на протяжение продолжительного времени, вероятность заражения сохраняется на протяжение нескольких месяцев и даже лет.
Заразиться скарлатиной можно воздушно-капельным, аэрозольным и контактным и алиментарным путем. Стрептококк заселяет кожу, носоглотку, провоцируя местные воспаления (регионарный лимфаденит, ангину).
В процессе развития заболевания стрептококк выделяет экзотоксин, вызывающий в организме симптомы отравления и экзантему. При наличии благоприятных условий для роста и размножения микробов, в результате чего возникает лимфаденит, отит. септицемия.
Стоить отметить также большую роль аллергических механизмов, участвующих в развитии и возникновении осложнений, которые проявляются на позднем этапе развития болезни.
Часто осложнения напрямую связаны с со стрептококковой суперинфекцией и реинфекцией.
После излечения заболевания в организме вырабатывается иммунитет . в результате чего вероятность повторного заражения сведена к минимуму.
В чем опасность?
Опасна ли скарлатина для беременных? Часто распространено мнение, что скарлатина не представляет опасности для женщины и не оказывает негативного влияния на развитие плода.
Тяжелая форма заболевания представляет опасность . лечение в данном случае требует антибактериальной терапии, что запрещено в 1 триместре и не рекомендовано на поздних сроках.
Опаснее всего скарлатина на ранних сроках до 12 недель. так как она может вызвать выкидыш.
Скарлатина может вызвать также следующие последствия:
Диагностика
Симптомы
Во время беременности очень важно следить за всеми изменениями, происходящими в теле женщины, особое внимание следует уделить признакам проявления разных заболеваний .
Симптомы скарлатины:
- недомогание;
- температура;
- состояние напоминает гнойную ангину;
- боль в горле;
- характерная только для этого заболевания сыпь, пятна исчезают после надавливания, но появляются через 4-5 часов.
- Бедренец камнеломковый 1 ст.л. варить в 0,5 л 10-15 мин. укутать, настаивать 4 ч, процеженную смесь пить по 0,3-0,5 ст. 3-4 р. в день.
- 1 ст. л. корневищ лекарственной валерианы залить 1 ст. кипяченой охлажденной воды, настоять в течение 12 ч в закрытой емкости, процедить, использовать как питье по 1 ст.л. 3-4 р. в день до еды.
Признаки
Первым сигналом, свидетельствующем о начале скарлатины, считается мелкая сыпь, чаще всего она возникает на 2 день после завершения инкубационного периода .
У женщин высыпания появляются на лице, носогубный треугольник бледнеет и не меняет цвета до выздоровления, сыпь на этом участке обычно отсутствует.
Вторым простым способом распознавания скарлатины считается покраснение языка, в процессе заболевания язык быстро обретает цвет, близкий к малиновому, его фактура становится более зернистой .
Одновременно заболевание может сопровождаться лихорадкой и температурой до 40 градусов .
В процессе скарлатины в организме происходят также токсические изменения, что с учетом токсикоза представляет для беременных женщин большую опасность.
Заболевание в большинстве случаев сопровождается симптомами ангины . режущей болью в горле, увеличением шейных лимфатических узлов, рвотой и токсикозом.
Какие осложнения могут быть при скарлатине у беременной женщины? После завершения заболевания высока вероятность различных осложнений . чаще всего это отит, ревматизм. В более редких случаях проявляется гнойный некроз лимфатических узлов с образованием большого количества гноя.
Вследствие аллергических реакций может проявиться ревматизм, наблюдаются скачки давления, возникают симптомы тахикардии .
Цвета языка — программа «Жить здорово!»
Лечение
В 1 триместре
Лечение заболевания предполагает соблюдение диеты и постельного режима в течение недели .
Обязательно должна проводиться общеукрепляющая и иммуностимулирующая терапия, прием антибиотиков в первом триместре запрещен .
Во 2 и 3 триместрах
Во втором и третьем триместрах в особо тяжелых случаях могут быть назначены антибиотики пенициллинового ряда .
После выздоровления беременная женщина должна сдать анализы и сделать УЗИ плода.
Медикаментозными средствами
Для лечения скарлатины прописываются антисептические препараты растительного происхождения . во 2 и 3 триместре врач назначает антибиотики пенициллинового ряда, чаще всего это Эритромицин .
Для полосканий горла используются растворы фурацилина и другие растительных веществ.
Народными средствами
При лечении заболевания активно используются также народные рецепты, которые позволяют облегчить состояние и отдельные симптомы.
- 1 ч.л. корней петрушки заварить 1 ст. кипяченой воды, пить по 1 ст.л. 3 р. в день.
- 1 ст. лимонного, брусничного или клюквенного сока пить в подогретом виде, второй стакан использовать для полосканий через каждые 30 мин. Выжимки из ягод смешать с рюмкой спирта, использовать как компресс для горла.
- 1 ст.л. шалфея залить 1 ст кипяченой воды, настоять и процедить, раствором полоскать горло.
Профилактика
Наилучшей профилактикой заболевания считается соблюдение правил гигиены . душевую и ванну рекомендуется чистить специальными средствами, следить за чистотой плитки на стенах и занавесок для ванн.
До выздоровления больного скарлатиной не рекомендуется пускать на кухню, кормить в отдельном помещении.
Корь при беременности
Выборнова Ирина Анатольевна Врач акушер-гинеколог, эндокринолог, кандидат медицинских наук Запись на приём
Булатова Любовь Николаевна Врач акушер-гинеколог, высшей категории, эндокринолог, врач УЗИ-диагностики, специалист в области эстетической гинекологии Запись на приём
Как и большинство «детских» вирусных инфекций, корь опасна для беременных. При заражении беременной женщины корью на ранних сроках беременности, в 20% случаев происходит самопроизвольный аборт или возникают пороки развития плода.
Печальнее всего в этой ситуации то, что наиболее частые осложнения со стороны плода — олигофрения (слабоумие) и поражения нервной системы — хуже всего диагностируются на этом этапе развития беременности. Поэтому точно сказать о том, попала ли конкретная беременная женщина в те самые 20%, невозможно.
Скорее всего, врач предложит женщине, переболевшей корью на ранних сроках беременности, искусственное прерывание беременности. Но, разумеется, в каждом конкретном случае обследование будет тщательным и индивидуальным.
И следует учесть, что абсолютным показанием к прерыванию беременности корь, в отличие от краснухи, не является.
Следует сказать, что заражение корью у беременных женщин вообще происходит крайне редко. Даже во времена, когда не была известна вакцинация против кори, численность больных корью беременных женщин составляла 0,4—0,6/10000.
Ветрянка при беременности
Ветрянка (ветряная оспа) представляет собой острое вирусное заболевание, которое передается воздушно-капельным путем. Ветрянкой в основном болеют дети: на их долю приходится около 90% случаев заболеваний. Но иногда такая болезнь встречается и у взрослых. Будущие мамы не входят в группу риска по данному заболеванию: как правило, ветрянка встречается у 1-2 женщин на 2000 беременностей. Выясним, опасна ли ветрянка для беременных, рассмотрим, какие могут быть осложнения после данного заболевания, и определим методы его лечения.
В случае заболевания матери ветрянкой при беременности за 4-5 суток до начала родов, вероятность заражения новорожденного малыша составляет около 10-20%, при этом смертность заболевших деток достигает 20-30%.
Врожденная ветрянка у детей протекает очень тяжело. Как правило, она сопровождается поражением внутренних органов малыша, развитием у него бронхопневмонии (острого тяжелого воспаления стенок бронхиол). В то же время, если мама была инфицирована вирусом ветряной оспы раньше, чем за 5 суток до родов, ветрянка у младенца не проявляется или проходит в легкой форме.
В первую очередь, врач назначит будущей маме некоторые обследования. Как правило, женщина сдает кровь на определение маркеров перинатальной патологии (РАРР или HGH). В некоторых случаях доктор может направить беременную женщину на биопсию хориона, кордоцентез (анализ пуповинной крови плода), амниоцентез (анализ околоплодной жидкости).
Если у будущей мамы возникла ветрянка на поздних сроках беременности, буквально за несколько дней до родов, врачи постараются оттянуть начало родовой деятельности хотя бы на 2-3 суток. В противном случае сразу после появления на свет младенцу вводят иммуноглобулин и назначают курс антивирусной терапии. Естественно, новорожденного тут же госпитализируют в инфекционное отделение. Такая же лечебная тактика проводится и в случае проявления ветрянки у мамы, которая заболела на протяжении первых 5 суток после родов.
Как уберечься от ветрянки в период беременности
Есть женщины, которые не знают или не помнят, болели ли они ветряной оспой в детстве. Поэтому, чтобы не столкнуться с ветрянкой при беременности, лучше всего перед планированием расширения семьи сдать кровь на определение наличия в организме антител к вирусу ветряной оспы. Обнаружение таких антител свидетельствует о сформированном иммунитете к данному заболеванию. В таком случае можно быть спокойной за себя и здоровье будущего малыша. Отсутствие антител к вирусу ветрянки означает, что у женщины существует риск инфицирования данным заболеванием, и ей нужно быть более осторожной.
Для того чтобы уберечься от заражения ветрянкой при беременности, будущей маме лучше избегать большого скопления людей. Особенно не рекомендуется посещать детские коллективы в этот период.
Чем опасна краснуха при беременности?
Краснуха – это заболевание проходит без осложнений лишь в раннем детстве. Для беременной женщины, краснуха в какой-то степени является приговором. Ведь в самом начале беременности, когда только начинается процесс развития малыша из зиготы, формируются ткани и органы из зародышевых клеток, такое инфекционное заболевание как краснуха, может привести к необходимости прерывания беременности.
Что же такое краснуха? Это вирусное заболевание эпидемической природы, инкубационный период при котором составляет от пятнадцати до двадцати пяти дней.
Заражение происходит при тесном и продолжительном контакте с носителем, впрочем, при наличии слабого иммунитета, заразиться можно и при однократном общении с больным. Понять, произошло ли заражение или нет во время бессимптомной стадии, невозможно.
Заболевание краснуха имеет мягкий характер у детей, заявляя о себе небольшими красноватыми пятнышками, распространяющимся по мере развития болезни сверху вниз, повышенной температурой тела, ломотой в воспаленных суставах и увеличением лимфатических узлов.
У взрослых течение болезни намного тяжелее. Сначала значительно увеличивается температура тела, возникает ринит, боль в горле и ломота суставов. Эти симптомы схожи с симптомами гриппа, но дальнейшее течение болезни не оставляет сомнений в установлении диагноза. На теле появляется сыпь, наблюдается укрупнение лимфатических узлов и боль при пальпации. В особо тяжелых случаях возможно поражение головного мозга и разрушение мелких суставов рук и ног. Возможен, но редок, летальный исход.
Краснухой можно переболеть только раз в жизни, так что опасна она только для не перенесших ее в детстве женщин. Поэтому многие родители, заботясь о будущем своих детей, нарочно отводят их в детский сад или ясли, в то время как там наблюдается эпидемия инфекционной детской болезни, будь то ветрянка, краснуха или свинка.
Самый тяжелый характер заболевания у беременных женщин, более того, основную опасность болезнь представляет для плода. Первый триместр беременности, самый ответственный, и если произошло заражение зародыша, существует большой процент вероятности рождения ребенка с врожденным пороком развития. Врожденные пороки ведут к инвалидности, нарушениям и часто к смерти в возрасте до полутора лет. Краснуху относят к безусловным внутриутробным возбудителям инфекции. Это означает, что заразиться может плод от беременной женщины.
После 21-й недели беременности риск заражения плода перестает быть основанием для прерывания беременности. Даже если эмбрион заразится, риск возникновения у него каких-либо врожденных заболеваний становится крайне низок. Выкидыши у женщин при краснухе происходят до 12 недели беременности, если самопроизвольный выкидыш не происходит, чаще всего назначается искусственное прерывание беременности.
Если после консультации врача инфицированной женщине в положении не назначают аборт, ее вносят в особую группу риска протекания беременности. Как и обычным больным, ей назначают курс лечения, в который входят разрешенные к приему беременными женщинами антибиотики, полоскания антисептиками, анальгетики. Тщательное наблюдение во время беременности и родов обусловлено тем, что болезнь несет опасность не только для ребенка, но и для матери. Во время родов, может начаться кровотечение, сепсис, нарушение родовой деятельности. Если ребенок все же появится на свет, он будет инфицирован и сможет заражать других.
Опасна ли ветрянка для беременных?
Ветрянка при беременности не является медицинским показанием к искусственному ее прерыванию. Согласно статистике, риск для плода при заражении вирусом ветряной оспы на сроке до 14 недель составляет 0,4%, на сроке 14-20 недель – около 2%, а после 20 и до 39 недели беременности риск приближается к нулю.
В то же время, существует, хотя и минимальная, вероятность развития патологий плода при ветрянке во время беременности. Иногда при инфицировании женщины данным заболеванием на раннем сроке может произойти выкидыш или внутриутробная гибель плода. Также возможно развитие у ребенка катаракты (помутнения хрусталика глаза), микрофтальмии (наличия патологически маленьких глазных яблок), задержки роста, умственной отсталости, атрофии коры мозга, гипоплазии (недоразвития) конечностей, появления рубцов кожи.
Более опасно, если беременная заболела ветрянкой на поздних сроках беременности. Особенно возрастает риск инфицирования новорожденного ветряной оспой, если женщина оказывается больна данным заболеванием за 2 суток до начала родов или на протяжении 5 дней после них.
Что делать, если беременная заболела ветрянкой
Если женщина заболела ветрянкой во время беременности, ей ни в коем случае не нужно паниковать. Современная медицина имеет достаточно методов и средств, для того чтобы свести к минимуму опасные последствия данного заболевания.
С целью снижения минимального риска для плода, в случае ветрянки при беременности, женщине вводится специфический иммуноглобулин, который значительно уменьшает последствия действия вируса ветряной оспы.
Заболевание передается воздушно–капельным путем, а так же через контакт с зараженными объектами или через ссадины и порезы на коже.
Скарлатина чаще регистрируется у детей, но может быть обнаружена в редких случаях и у взрослого человека.
При скарлатине появляется лихорадка, мелкоточечные образования по телу, выглядящие как сыпь и интоксикация. Сыпь всегда ярко-красного цвета, может быть не только на коже, но и на слизистых.
Из-за некоторых признаков скарлатину путают с ангиной и пытаются лечить самостоятельно. Это очень опасно, так как само заболевание может протекать и в тяжелой форме и иногда приводит к летальному исходу.
Диагностика заболевания
Симптомы и механизм развития
Скарлатина – заболевание с низким периодом инкубации и проявляется остро. Первые симптомы схожи с симптомами ангины или другого простудного заболевания.
У ребенка поднимается температура, начинает болеть горло и слизистые, становится больно глотать и говорить. Зачастую опухают миндалины, что является еще одним симптомом начинающейся ангины.
В тяжелых случаях может начаться тошнота, рвота, сильные головные боли и бред.
Через несколько часов или даже на следующие сутки может появиться сыпь. Если вы еще не показали ребенка врачу, то в случае появления сыпи это сделать просто необходимо.
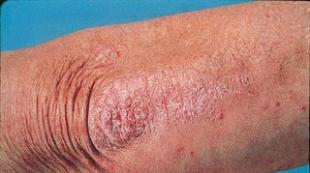
Сыпь начинает появляться на коже в виде красных выпуклых пятен, которые быстро увеличиваются в количестве. Чаще всего высыпания появляются в складках кожи, например на локтях, и подмышечных впадинах. Обычно не беспокоит ребенка, но бывают случаи, когда сыпь сопровождается сильным зудом.
Обычно все лицо покрывается красными пятнами, и только носогубный треугольник (область, начинающаяся от кончика носа и спускающаяся к подбородку) остается нетронутым сыпью и, зачастую, сильно бледнеет.
Язык и слизистые так же покрыты красными пятнами.
Сыпь может пройти примерно через неделю. Вместе с исчезновением сыпи снизится и температура тела. Но кожа ребенка в местах, где была сыпь, может сильно зудеть и шелушиться, вплоть до появления нагноений.
О том, сколько давать Глицин ребенку, читайте в этой статье.
Признаки
Но если ребенку становится очень плохо, у него резко растет температура и появляется сыпь, то показаться врачу необходимо в любом случае.
Все заболевания могут нести тяжелые последствия для здоровья ребенка, поэтому важна не только профилактика, но и своевременное лечение.
Причины появления скарлатины
Стрептококковые бактерии живут в организме любого человека в определенном, «нормальном» количестве. Если происходит сбой иммунитета или любое другое воздействие, то бактерии начинают стихийно размножаться и выделяют тот самый токсин, который и вызывает возникновение скарлатины. Точную причину возникновения заболевания диагностировать сложно.
Скарлатина передается воздушно-капельным путем, через вещи и предметы, а так же очень опасна для других, так как высок риск заболевания детей, которые общались или контактировали с заболевшим ребенком.
Поэтому заболевшего необходимо изолировать от общения с другими детьми на срок болезни, и примерно на месяц по ее истечении, так как вирус все еще может жить на коже.
Чем опасна скарлатина?
Скарлатина – опасное заболевание, впрочем, как и любое заболевание человека. Скарлатина опасна и сама по себе, и особенно опасны осложнения после болезни.
Скарлатина может протекать в легкой или тяжелой форме.
При легкой форме ребенок переносит скарлатину как простудное заболевание, которое хорошо купируется медикаментами.
При тяжелой форме ребенок плохо переносит течение болезни, так как постоянная лихорадка и температура изматывают маленький организм.
Скарлатина может проявляться как токсичного, так и инфекционного характера, зачастую сопровождающаяся аллергическими реакциями. Нередко такое течение болезни приводит к нарушениям работы внутренних органов, чаще почек.
Осложнения могут возникнуть различные – это сложные воспаления ушных каналов, вплоть до отита, воспаление слизистых носа, которые потом могут развиться в гайморит или синусит.
Нарушение работы внутренних органов ведет к хроническим заболеваниям. Скарлатиной человек может болеть только раз в жизни, но велика вероятность наличия в будущем хронических инфекционных заболеваний.
О симптомах и лечении золотухи у детей читайте в этой статье.
Лечение заболевания
Медикаментозное лечение
В числе медикаментов обязательно присутствуют пенициллиносодержащие препараты, так как бактерии неустойчивы к пенициллину. Такие лекарства могут выпускаться в разных формах – от таблеток до растворимых порошков.
При тяжелом течении болезни для большей эффективности назначают уколы антибиотиков. При наличии аллергии назначают антигистаминные медикаменты в соответствии с возрастом и весом ребенка.
Ребенку обязательно назначают постельный режим. Чаще всего скарлатина лечится дома, в госпитализации нет необходимости, так как высок риск заражения других больных. Госпитализация проводится только в тяжелых случаях с серьезными осложнениями.
Лечение народными средствами
Мы предупреждаем, что проводить лечение средствами народной медицины можно только после одобрения врача и как дополнение к основному, медикаментозному лечению.
При скарлатине ребенку нужно соблюдать диету, которая включает в себя только легкую пищу, исключает жирное, жареное, соленое и т.д. Ребенку нельзя давать сильно холодную или очень горячую пищу.
Нужно обеспечивать потребление большого количества воды и другой жидкости. Чай может быть травяным, обязательно теплым, но не горячим, с лимоном или медом.
Скарлатина сопровождается болями в горле, поэтому горло можно полоскать настоями трав.
При наличии лихорадки можно приложить к голове прохладный (но не холодный) компресс. А на область шеи, наоборот, теплый компресс, чтобы согреть горло.
Профилактика заболевания
До возникновения признаков заболевания профилактика должна быть обычной – чистое белье и одежда, мытье рук перед едой, соблюдение чистоты и т.д.
Ребенок должен хорошо питаться, проводить время на свежем воздухе.
Часто вводится карантин, и больного изолируют на время заболевания и на определенный период после него.
В квартире, где живет заболевший ребенок, должна проводиться дезинфекция и регулярная уборка.
Ребенку нежелательно выходить на улицу в течение нескольких дней, но если он идет на поправку, то недолгая прогулка не повредит.
При контакте с больным необходимо чаще мыть руки и менять одежду, также ребенку нужно выдать чистый комплект одежды и постельного белья, менять его чаще и проветривать комнату.
Скарлатина. Школа доктора Комаровского
О лечении коньюктивита у новорожденных можно узнать из этой статьи.
BEBI.LV
Login
Как ребенок может заразиться скарлатиной и насколько опасная эта болезнь для детей? Еще несколько столетий назад скарлатина считалась бичом и одной из самых страшных детских болезней,которая унесла немало жизней. В современном обществе скарлатина хорошо изучена и больше не считается смертоносной болезнью,но тем не менее представляет опасность из-за того что может вызвать целый ряд осложнений.
Скарлатина - острое инфекционное заболевание,передающееся воздушно-капельным путем через кашель,чиханье или при разговоре больного скарлатиной человека со здоровым.Возбудитель скарлатины - гемолитический стрептококк - может проникнуть в организм ребенка через посуду,игрушки и другие предметы,а также - через плохо вымытые руки.В младенческом возрасте скарлатина у детей встречается достаточно редко.Чаще всего заражаются скарлатиной детки в возрастелет.
Вспышки заболевания скарлатиной возникают в холодное время года - примерно с середины сентября по февраль. У ребенка резко ухудшается самочувствие - ребенок «горит»(повышается температура тела),сильно болит голова,появляется озноб,вялость и сонливость.В некоторых случаях могут появиться тошнота и рвотные спазмы (вследствие интоксикации организма).
Через 2-3 часа у ребенка появляются характерные симптомы скарлатины - боли в горле при глотании и мелкая сыпь в виде маленьких розовых точек на заметно покрасневшей коже. Сыпь покрывает лицо,боковые части туловища,места естественных кожных складок -паховые,ягодичные, в подмышечных впадинах.Еще один характерный признак скарлатины - заметный контраст между бледной областью носа без элементов сыпи и ярко-красными «горящими» щеками ребенка.Внешний вид больного скарлатиной ребенка заметно меняется - лицо становится одутловатым,глаза блестят.
Язык в начале заболевания становится сухим и сильно обложенным буроватым налетом.А спустя несколько дней (до 4 суток) очищается от налета и приобретает малиновый цвет с блестящими,гладкими сосочками (эти симптомы скарлатины сохраняются на протяжении нескольких недель).
Сыпь сохраняется на кожном покрове от нескольких дней до недели (инкубационный период скарлатины),после чего исчезает,не оставляя ран и пигментации.А спустя несколько недель на коже начинается шелушение (сперва на нежных участках кожи,а затем распространяется по всему телу- в том числе на ладонях и подошвах).
Во избежании серьезных осложнений при заболевании скарлатиной, курс антибиотиков назначается врачем в обязательном порядке.Препараты пенициллиновой группы с успехом подавляют активность и распространение стрептококков в организме ребенка.В стационарных условиях антибиотики вводятся в организм в виде инъекций,а в домашних условиях - в виде капсул или таблеток (если лекарства пенициллиновой группы ребенку противопоказаны,применяется другой препарат - эритромицин).
Кроме антибиотиков,курс лечения больного скарлатиной ребенка, включает применение антиаллергических препаратов (тавегил,фенкорол или димедрол) ,Витамин,глюконат кальция. Лечение ангины проводится полосканием горла раствором фурацилина (или диоксидина),а также различными настоями (календула,шалфей,ромашка).
Протекание скарлатины даже в легкой форме может дать различные осложнения:
Ранние осложнения скарлатины проявляются в виде распространения инфекции на внутренние ткани и органы ребенка (воспаление среднего уха,всевозможные абсцессы,воспаление почек). Инфекция может распространяться в отдаленные ткани и органы по кровеносным сосудам,вызывая гнойные воспаления.При тяжелых формах возможны поражения кровеносных сосудов(с внутренним кровотечением).Но самые опасные кровотечения могут возникнуть в головном мозгу больного ребенка.Действие токсина,вырабатываемого стафилококками,может вызвать нарушения в работе сердца и почек. У ребенка появляются отдышка и постоянные боли в груди (примерно на 2-ой неделе болезни).
Поздние осложнения скарлатины могут вызвать также аллергическое поражение мозга (спустя несколько недель после выздоровления),ревматическое поражение сердечных клапанов,суставной ревматизм,гломерулонефрит(поражение почек).
Петрушка. Одна чайная ложка измельченного корня на стакан кипятка. Принимать 4 раза в день по столовой ложке.
Бедренец камнеломка. Одна столовая ложка измельченного корня на пол-литра воды.Варить на слабом огне 15 минут.Укутать емкость с содержанием отвара,4 часа настаивать,затем - процедить.принимать по пол стакана 4 раза в день.
Валериана лекарственная. Одна столовая ложка измельченного сухого корня на один стакан холодной кипяченой воды.настаивать в закрытой емкости 12 часов,затем - процедить.Принимать по одной столовой ложке ДО еды (3-4 раза в день).
Скарлатина в детском возрасте
Среди инфекционных заболеваний особое место занимает скарлатина у детей. Заболеть ею может и взрослый человек, однако дети подвержены больше вследствие неразвитого иммунитета и плохой сопротивляемости.
Всего 10 лет назад это заболевание наводило ужас на родителей и внушало страх детям, ведь смертность от него была высока. Сегодня же эта болезнь успешно поддается лечению и удается избежать последствий. Однако ни для одного заболевания нет ничего лучше, чем качественная профилактика.
Что такое скарлатина и чем она опасна?
Скарлатина относится к острым инфекционным заболеваниям, вызванным чрезмерной восприимчивостью защитных систем организма к иммунным комплексам стрептококка. Страдают преимущественно кожные покровы, но нередко поражаются и внутренние органы.
Организм человека очень восприимчив к стрептококкам - бактериальным возбудителям большинства заболеваний. Иммунитет к ним вырабатывается слабый и не у всех, поражения внутренних органов способны привести к его недостаточности, а сама бактерия вырабатывает стойкость к новым антибиотикам.
Именно особенностями возбудителя и объясняется опасность заболевания. Стрептококк может поразить горло, а вот «хвост» из осложнений приведет в негодность почки, сердце, печень. Скарлатина у детей опасна тем, что не вылеченная полностью инфекция может в считанные часы привести к поражению этих органов. Лечение осложнений тянется годами, и далеко не всегда заканчивается успехом. К счастью, сегодня доступны и эффективны такие антибактериальные средства, как флемоксин или азитромицин, к которым у бактерии пока нет иммунитета.
Как говорилось ранее, более восприимчивы дети, однако в группу риска входят и взрослые с иммунодефицитом, а также беременные женщины. Для последних скарлатина крайне опасна и нередко служит поводом для прерывания беременности или противопоказанием к естественному родоразрешению.
Причины
Различные причины и способствующие факторы называют этиологией. То, что вызвало болезнь и определяет, как она проявляется – в виде воспаления, аллергии или протекает бессимптомно.
Скарлатина - инфекция, вызываемая стрептококком группы А. Это особо стойкая и сильная бактерия, вырабатывающая токсин, который разносится по всему организму с кровью.
Что нужно знать о возбудителе:
- стрептококк не гибнет при температуре 70°C, поэтому организм не может самостоятельно побороть инфекцию (будь то ангина или скарлатина);
- опасность представляет не столько сама бактерия, сколько продукт ее жизнедеятельности - эритротоксин, который с током крови разносится ко всем органам и тканям (отсюда и сыпь);
- бактерия чувствительна к антисептикам;
- организм ребенка остро реагирует на стрептококк, вырабатывая крайне агрессивный иммунный ответ, отчего могут поражаться не причастные к заболеванию органы, такие как сердце;
- убить стрептококк очень трудно, по причине недолеченности он нередко становится хроническим обитателем организма, а человек - носителем бактерии.
Это непосредственная причина заболевания.
Помимо нее есть еще и предрасполагающие факторы:
- хронический тонзиллит (частые заболевания горла и миндалин в частности);
- атопический дерматит - аутоиммунное заболевание, которое повышает реактивность организма к стрептококку;
- диатезы и другие иммунные кожные патологии - по той же причине;
- гипотрофия, недокормленность, низкая масса тела, относительно возрастной нормы и как следствие плохая сопротивляемость;
- любые иммуннодефицитные состояния - СПИД, ВИЧ, беременность, акклиматизация;
- сахарный диабет, другие эндокринные патологии;
- патология надпочечников, гормональная нестабильность;
- хронические патологические изменения в носоглотке - синуситы, фарингиты, назофарингиты;
- регулярный прием иммунодепрессантов, например стероидных гормонов, которые нередко назначаются при аллергиях, стенозах, обструкциях у детей.
Каждый фактор в отдельности является предрасполагающим, но если в одном детском организме сходятся более двух - это 90% вероятности заболевания. Несмотря на такое количество способствующих заболеванию факторов, профилактика и поддержка иммунитета способны сократить риск во много раз.
Механизм развития
То, как заболевание развивается, передается и вызывает симптомы - это патогенез. Знать его родителям стоит лишь в общих чертах для того, чтобы иметь понимание стадийности появления симптомов.
Источником заражения является больной человек или носитель. Это важно, ведь носителями стрептококка является большая часть жителей городов - все, страдающие кашлем и насморком. Но заболеет не каждый. При наличии вышеописанных факторов риска контакт с носителем будет причиной развития болезни. Без них ребенок отделается легкой простудой.
Передается скарлатина воздушно-капельным путем. Через верхние дыхательные пути (там самая доступная слизистая оболочка) стрептококк попадает в организм ребенка. На их влажной и теплой поверхности бактерия размножается, создавая колонии и повреждая ранимую слизистую. Кроме всего прочего, она питается и выделяет наружу продукты метаболизма, которые всасываются в кровь и постепенно разносятся по всему организму.
Наша кровь, как совершенная среда, быстро реагирует на вражеских агентов и активирует специфические клетки - лимфоциты. Это называется функцией антитела.
То есть бактерия стрептококк и ее токсин - это антиген, а лимфоциты продуцируют антитела. Вместе это создает иммунный комплекс «антиген-антитело», циркуляция которого вызывает нарушение функции внутренних органов и все сопутствующие симптомы скарлатины у детей.
Пока иммунные комплексы расположены в верхних дыхательных путях, воспаление локализируется в горле. Позже появляется сыпь, как более системная реакция. Если бактерия убита, а иммунные комплексы все еще блуждают по крови ребенка - будут наблюдаться последствия.
Вот и все, что нужно понимать родителям, чтобы не прекратить курс антибиотиков на полпути.
Клиническая картина
Типичные формы
Увы, иногда даже хорошая профилактика не способна предотвратить заражение. В зависимости от внутренних сил организма ребенка, заболевание может иметь разные формы и периоды протекания.
- легкая, при которой признаки выражены слабо, течение среднетяжелое, а осложнений зачастую не возникает;
- среднетяжелая - признаки заболевания выражены более чем умеренно, однако течение неосложнено и прогноз условно благоприятный при условии своевременности лечения;
- тяжелая - проявляется осложнениями, симптомы выражены ярко, плохо поддаются коррекции, прогноз неблагоприятный (осложнения на внутренние органы, их недостаточность).
Тяжелая форма также может протекать по-разному:
По стадиям возникновения скарлатину нужно знать для того, чтобы не принять этап болезни за выздоровление.
Всего выделяют 4 периода заболевания:
Инкубационный, или скрытый период, характерен тем, что возбудитель в организме уже есть, а открытых проявлений еще нет. В этом периоде родители больного ребенка могут заметить легкое повышение температуры и усталость, принять это за ОРВИ. От момента контакта с «виновником» до начала этого периода проходит около недели. А сам инкубационный период может варьироваться от нескольких дней до недели.
Начальный период - это появление первых признаков ангины - одного из ведущих симптомов. Начинается она с першения и боли в горле, в районе корня языка и миндалин. На слизистой оболочке миндалин при осмотре обнаружится яркое покраснение (гиперемия) и характерное высыпание - экзантема.
Это высыпание внешне похоже на крапивницу. Поначалу сыпь есть только в горле. Для того чтобы обнаружить именно скарлатинозную сыпь, нужно посмотреть на границы - она не должна выходить за пределы миндалин и мягкого неба.
Уже во время этого периода врачи назначают антибактериальный препарат – Флемоксин, Аугментин, Эритромицин.
Кожные покровы ребенка на этом этапе жесткие, шершавые и горячие, но чистые. Этот период длится от нескольких часов до 1-2 дней. На этом же этапе наблюдается измененный язык – с гипетрофированными сосочками, ярко-красный.
Период высыпаний начинается через сутки после поражения горла и длиться от начала первых элементов до пяти дней после него. Характер сыпи - мелкоточечный, розеолезный.
Элементы высыпания расположены близко друг к другу, но не сливаются. В течение нескольких часов сыпь распространяется на поверхность шеи, верхнюю часть туловища в области грудной клетки, постепенно она охватывает все туловище и сгибательные поверхности конечностей.
В первый день сыпь имеет ярко-красный цвет, кожа напоминает наждачную бумагу. Это объяснимо тем, что увеличиваются в размерах волосяные фолликулы. К третьему дню цвет меняется, сыпь бледнеет и становится приглушенно-розовой. При адекватном лечении уже к пятому дню сыпь может сойти.
Важно помнить, что на весь период высыпаний, плюс пять дней после схождения сыпи, ребенок заразен, а значит должен быть помещен на карантин. Это же время нежелательно купать малыша.
Помимо сыпи в этот острый период у ребенка будут нарастать признаки интоксикации. Температура может повышаться до 39 градусов, плохо поддаваться жаропонижению. Все это закономерно сопровождается тошнотой, рвотой и головной болью. Так организм пытается вывести токсин, но безуспешно, ведь возбудитель остается нетронутым.
Период реконвалесценции - это время, когда симптомы постепенно затухают, но прекращать лечение ни в коем случае нельзя. Это период активной циркуляции в крови иммунных комплексов. Он может длиться 5-7 дней.
Атипичные формы
В отдельных случаях клиническая картина может выглядеть нетипично для скарлатины и вызывать затруднения при диагностике.
Атипичная скарлатина может протекать в трех вариантов:
- Экстрафарингеальная - интактные (не затронутые) ткани ротоглотки и зева, но на фоне этого ярко выражен регионарный лимфаденит.
- Субклиническая (стертая) форма – при ней отсутствуют или слабо выражены типичные синдромы.
- Рудиментарная форма длиться всего 2-5 дней.
Симптомы
Если коротко описать, чем характерна скарлатина у детей, можно выделить следующие симптомы:
- ангина;
- гипертермия;
- красный язык с гипетрофированными сосочками;
- явления интоксикации;
- экзантема на горле;
- розеола на теле.
Специфические симптомы скарлатины:
- симптом Филатова - бледность носогубного треугольника, яркий малиновый румянец на щеках, ярко-малиновый язык;
- белый дермографизм - после проведения по коже твердым предметом остается стойкий белый след, не исчезающий в течение нескольких секунд;
- пластинчатое шелушение и отслаивание на подошвенной поверхности ступни и ладонной поверхности кистей.
Стрептококковые симптомы - это группа признаков поражения дополнительных органов на поздних этапах (в период реконвалесценции). В их число входят:
- тахикардия;
- нарушение сердечного ритма (аритмия);
- гипертония (реактивная) в первые дни;
- гипотония с четвёртого дня заболевания;
- расширение перкуторных границ сердца;
- систолический шум на верхушке сердца;
- акценты для расщепления второго тона в точке выслушивания легочной артерии.
В целом, полный период заболевания скарлатиной длитсядней. Очень важно не пропустить момент, когда она начинается, чтобы вовремя приступить к лечению и избежать осложнений.
Диагностика заболевания
Первое, что нужно сделать при появлении любого из симптомов - обратиться к врачу. Для начала стоит позвать педиатра, который осмотрит, прощупает и прослушает ребенка, чтобы определить, скарлатина это, корь или обычная вирусная инфекция.
Когда диагноз скарлатины подтвердят, доктор может посоветовать съездить в инфекционную больницу. Отказываться не стоит, ведь там и анализы все необходимые возьмут, и смогут оказать полноценную помощь, которую невозможно предоставить в домашних условиях.
Для диагностики доктор обязан детально опросить больного или его родителей не только по поводу нынешнего заболевания, но и про все предыдущие инфекции, про то, делалась ли прививка, были контакты с больными, наличие ВИЧ-статуса. На основе этого анамнеза можно сделать предположение.
- клинический, он же общий анализ крови;
- мазок на определение микрофлоры зева - определяют возбудителя и его численность;
- анализ венозной периферической крови для определения титра антител к стрептококку группы А;
- чувствительность стрептококка к основным препаратам терапии – Флемоксин, Азитромицин.
Лабораторная диагностика является наиболее информативной в течение первых дней заболевания, пока концентрация и активность бактерий максимальна.
Знать расшифровку родителям не обязательно - при обнаружении работники лаборатории и поликлиники обязательно свяжутся с ними. Все эти анализы отслеживаются в динамике, то есть в течение всего периода заболевания.
Кроме лабораторных могут понадобиться и аппаратные методы - ЭКГ, УЗИ почек, сердца.
Особенности протекания у детей разного возраста
Течение болезни и ее последствия во многом зависят от того, насколько сформирован иммунитет, то есть от возраста.
У деток до года скарлатина почти не диагностируется. Однако в отдельных случаях может быть и такое. У грудничка скарлатина будет протекать очень тяжело, таких деток держат под круглосуточным наблюдением врачей. Этапность та же, что и у деток старшего возраста.
В детсадовском возрасте заболеваемость скарлатиной находится на пике. Течение среднетяжелое, прогноз благоприятный. Периоды заболевания проходят более мягко, но длятся дольше.
В старшем возрасте (с 14 лет) скарлатина может вызывать осложнения, так как течение более тяжелое и сопротивляемость, как не странно, падает. Прогноз благоприятный при своевременных терапевтических мерах.
Что касается разницы в последствиях у мальчиков и девочек – нет никаких клинических доказательств влияния стрептококка на развитие половых желез.
Образ жизни ребенка во время болезни
Инфекция ослабляет малыша, поэтому ему нужно обеспечить постельный режим, в помещении без яркого света и громких звуков. Максимально снизить уровень стрессовых воздействий.
Несмотря на то, что в нашем обществе принято закармливать больных детей, в случае со скарлатиной лучше этого не делать. Давать кушать надо понемногу, все продукты должны быть проварены и перетерты, чтобы их было легко глотать. Пища должна быть теплой, а не горячей. Диета при этом исключает острые, соленые и пряные продукты, которые раздражают горло.
Что касается режима питья, то пить надо много. Лучше, если это будет щелочное теплое питье. Доступ к нему у малыша должен быть круглосуточно. Нельзя допустить обезвоживание. Поить нужно дробно, то есть по глотку, но часто.
Купать малыша во время скарлатины нежелательно, по крайней мере в течение первых 5-7 дней. Смена температур и лишнее раздражения только усилят проявления сыпи. Обрабатывать чем-либо сыпь тоже не стоит.
Лечение
Медикаментозная терапия скарлатины в обязательном порядке должна включать антибиотики ряда пенициллинов. К остальным стрептококк не чувствителен. Увы, без антибактериальной терапии бактерию не убить. Курс лечения нужно соблюдать в точности по предписанию врача, без лишней самодеятельности.
Для лечения применяются антибактериальные препараты. Самыми часто назначаемыми являются Аугментин и Флемоксин. Реже назначают Эритромицин, Амоксиклав. Все антибиотики могут подаваться в любой форме - таблетках, инъекциях, суспензиях.
Флемоксин дают в таблетках, детская дозировка – 0,125 г раз в сутки или 0,25 дважды в возрасте от года до трех, от трех до шести лет доза составляет 0,25 г. Дают Флемоксин в течении 10 дней.
Аугментин имеет больше вариантов – сиропы, капли, суспензии, таблетки. Можно подобрать ту, которая лучше подходит под конкретный возраст. Дозировка тоже зависит от формы. Инструкция подробно представлена в интернете, а также должна быть растолкована лечащим врачом.
Вместе с курсом антибиотиков необходимо давать качественный пробиотик, который поддержит микрофлору малыша. Флемоксин более агрессивен по отношению к кишечнику, но более эффективен в плане лечения. Аугментин же относительно щадящий.
Для понижения температуры можно использовать парацетамол. Ибупрофена лучше по возможности избегать, он имеет сильное воздействие на печени и почки.
Симптоматическая терапия подразумевает местное обезболивание и санацию горла (полоскания, спреи и пастилки), лечение сопутствующих патологий типа отита или конъюнктивита.
Также важно проводить адекватную дезинтоксикационную терапию - поддерживать баланс жидкости и солей.
Профилактика
Заболеть скарлатиной могут не все дети. Только трое из десяти заразятся после контакта с больным сверстником. Профилактика заражения скарлатиной подразумевает стимуляцию иммунитета и своевременное лечение ЛОР-заболеваний, нельзя допускать длительное течение простуды.
Для большинства опасных инфекций уже существует вакцинация, однако прививка от скарлатины все еще не разработана. Да и нет особой необходимости в разработке, ведь иммунитет большинства детей способен справиться с болезнью.
Скарлатина – чем опасна и как лечить?
Детские инфекции – самая частая проблема, с которой сталкиваются родители по мере роста и развития малыша. Данные заболевания весьма опасны, поскольку несвоевременное лечение приводит к тому, что они принимают характер эпидемии. Одной из немногих и является скарлатина – стрептококковое заболевание, которое может сопровождаться интоксикацией, ангиной и появлением сыпи.
Как происходит заражение?
Скарлатина представляет собой обычную инфекцию, источником которой является больной человек или же ее носитель. Самыми опасными являются больные, у которых поражены нос, глотка, рот и остальные дыхательные пути.
Заболевание передается воздушно-капельным путем. Распространение этой инфекции возрастает при кашле или чихании. Стрептококк группы А передается за счет запыленности воздуха, контакта с больным или же нахождения источника инфекции в большом коллективе детей. Также распространение стрептококка может происходить через игрушки, различные предметы. Не исключено заражение пищевым путем. В основном через молочные продукты.
Восприимчивость к этому заболеванию высока в младшем возрасте. У только появившихся на свет детей имеется высокий титр стрептококкового антитоксина, который они приобретают от матери. По этой причине в первые 3-6 месяцев жизни дети практически не подвержены скарлатине. Интенсивное заболевание отмечается в возрасте от 3 до 8 лет. Кроме того на это также влияет и климат, где проживает ребенок: в регионах с сырым и холодным климатом скарлатина встречается очень часто, реже – в жарких местах, в тропиках об этом заболевании даже не знают.
Чем опасно данное заболевание?
Чаще всего инфекция проникает через небные миндалины. Реже стрептококк попадает в организм через раны и ожоги, в крайних случаях – через дыхательные пути. При попадании микроба начинает развиваться патологический процесс, который можно разделить на отдельные синдромы: токсический, септический и аллергический.
Токсический синдром формируется в результате влияния на организм токсических веществ стрептококка. Его развитие происходит в первые несколько часов после заражения и сопровождается лихорадкой, плохим самочувствием, сыпью, реакцией лимфатических узлов, нарушением работы сердечно-сосудистой системы.
Септический синдром появляется при воздействии микробных факторов и проявляется воспалением горла, которое быстро переходит в гнойную форму.
Аллергический синдром вызывается определенными субстанциями стрептококка, обуславливает развитие аллергических осложнений. В большинстве случаев они проявляются на 2 неделе болезни, в это же время у ребенка возникает новый стрептококковый процесс.
Проявление скарлатины.
Скарлатина обладает цикличностью с четко выраженными периодами:
Может варьироваться от нескольких часов до 7 суток, чаще всего это 2-4 дня.
Время от появления первых признаков заболевания до образования сыпи – может составлять от нескольких часов до 1-2 дней. Сопровождается этот период интоксикацией и ангиной. Интоксикация проявляется увеличением температуры, возникновением головной боли, рвоты и учащенного сердцебиения. Ангина выражается болями в горле, краснотой в области слизистых и миндалин, увеличением лимфоузлов.
Появляется сыпь на коже, которая держится в течение 4-5 дней. Сначала наступает стадия разгара, которая продолжается 1-2 дня, затем симптомы уменьшаются, что вызвано стадией угасания.
Сыпь мелкоточечная. В первые дни она довольно обильная, ярко-красного цвета. Локализуется сыпь на шее, груди, животе, бедрах и голенях. В местах сгибов сыпь сильнее и остается намного дольше, чем на других частях тела.
Кроме того скарлатину можно легко обнаружить по внешним изменениям ребенка: носогубный треугольник становится очень бледным, щеки приобретают яркий румянец, а губы – вишневый окрас.
Также изменяется вид языка малыша. В первые дни заболевания он имеет белый налет, затем через несколько дней он начинает очищаться, на пятый день язык приобретает малиновый вид. Это обуславливается гипертрофией сосочков.
Выздоровление начинается на второй неделе болезни. Через 1,5-2 недели ребенок практически здоров. Скарлатина напоминает о себе лишь шелушением кожи и изменением языка.
Лечение скарлатины.
Лечение осуществляется, как в домашних условиях, так и в стационаре. Госпитализация проводится лишь в случаях тяжелого состояния ребенка, если ребенку меньше трех лет и если карантин дома невозможен. В течение всего заболевания должен соблюдаться постельный режим. Кроме того должна быть диета, соответствующая возрасту малыша.
Все больные скарлатиной проходят антибактериальную терапию. При стрептококке обязательно назначаются антибиотики, чтобы не повредить сердце и почки. В большинстве случаев врач рекомендует применять пенициллин и аналогичные препараты, которые вводятся внутримышечно или же внутривенно на протяжении двух недель.
Если скарлатина приняла более тяжелую форму, осуществляется дезинтоксикационная терапия, при которой назначают введение в организм раствора глюкозы, альбумина, реополиглюкина и гемодеза.
Вовремя обнаруженная скарлатина и правильно назначенное лечение очень быстро помогают справиться с заболеванием без развития последующих осложнений.
Скарлатина у детей: инкубационный период и меры профилактики
Скарлатина передается зачастую воздушно-капельным путем от больного человека к здоровому. Такой патологией больше подвержены дети в возрасте от 2 до 10 лет. Груднички переносят заболевание очень редко благодаря материнскому иммунитету. В отличие от краснухи и ветрянки, которые в большинстве своем протекают без последствий, эта болезнь может напомнить о себе через несколько лет. Чтобы оградить свое чадо от этого неприятного патологического процесса каждому родителю нужно знать, как передается скарлатина у детей, инкубационный период заболевания и какими отличительными симптомами оно обладает.
Пути передачи
Пути передачи заболевания у детей
Для начала нужно разобраться что такое скарлатина? Это заболевание, которое носит инфекционный характер. Основной признак – мелкая сыпь, распространяющаяся по всему телу, за исключением головы.
Заболевание в основном поражает детей дошкольного и школьного возраста, реже новорожденных и взрослых людей.
Как передается болезнь? Такой вопрос тревожит всех родителей, чьи дети находятся в группе риска.
Существует два основных пути заражения:
- Воздушно-капельный, который знаком абсолютно всем. Бактерии выделяются во время чихания или кашля.
- Через различные предметы. Патогенные микроорганизмы оседают на игрушках, одежде, посуде и т. д. Ими может воспользоваться как больной, так и здоровый ребенок.
Крайне редко скарлатиной заражается малыш, проходящий по родовым путям инфицированной матери.
Инкубационный период заболевания
Что понимают под понятием «инкубационный период»? Это время, когда возбудитель проник в организм здорового человека, но симптомы патологического процесса отсутствуют. Он заканчивается, как только появляются первые признаки.
Врачи течение этого заболевания подразделяют на несколько этапов:
- Инкубационный или скрытый период.
- Появление первых симптомов патологии.
- Прогрессирование патологического процесса.
- Выздоровление.
Развитие такого патологического процесса имеет определенный инкубационный период. Это означает, что есть некий промежуток, во время которого не отмечаются какие-либо признаки патологического процесса. На этом этапе лишь осуществляется прогрессирование, а также развитие в человеческих тканях стрептококка. Кроме того, в этот период бактерия выделяет эндотоксин – это яд, который поражает живые клетки, при этом его концентрация может быть небольшой.
У такой патологии инкубационный период продолжается до тех пор, пока скарлатина не начнет проявлять себя характерными симптомами. За это время стрептококк просачивается в структуру биологических жидкостей человеческого организма.
Усиленное выделение патогенных микроорганизмов во внешнюю среду происходит в течение 7 дней, после возникновения первых симптомов скарлатины. При этом инкубационный период уже закончился и начался новый этап – прогрессирование заболевания.
Важно знать! Инкубационный период зависит от определенных особенностей организма. Стоит понимать, что в независимости от его длительности, зараженный ребенок никак не отличается от здорового, но он считается опасным переносчиком скарлатины.
Сколько длится инкубационный период?
Всегда на продолжительность скрытого периода влияют определенные факторы: общее состояние ребенка и его иммунной системы. Это лишь означает, что в каждом конкретном случае он длится по-разному.
В медицинской практике в среднем продолжительность инкубационного периода у детей такого заболевания, как скарлатина составляет 2–7 дней. Также известны случаи, когда его длительность составляла менее 12 часов и более 12 суток.
Продолжительность инкубационного периода у детей, заболевших скарлатиной
Как правило, непродолжительный скрытый период при таком патологическом процессе отмечается у детей со слабым иммунитетом или при наличии некоторых хронических заболеваний.
Значительно увеличить срок инкубационного периода скарлатины может прохождение медикаментозного лечения, а именно прием антибактериальных средств. При этом его длительность может составлять от 10–14 дней.
Стоит помнить о том, что скарлатина особо опасна не только для заболевшего ребенка, но и окружающих его людей.
Карантин у детей
Как только в образовательное учреждение сообщается об инфицированном ребенке скарлатиной, сразу же объявляется карантин. Его длительность составляет от 14–20 суток. При этом от занятий в детском коллективе освобождается не только сам заболевший, но и дети, которые контактировали с ним.
Если ребенок ранее уже переносил это заболевание, его не освобождают от посещения детского сада либо от занятий в школе. Как правило, такого ребенка каждый день должна осматривать медсестра.
В период объявленного карантина каждый день проводится обработка различных поверхностей, посуды, а также игрушек дезинфицирующими средствами. Помимо этого, также проводится кварцевание и проветривание помещений.
Терапия скарлатины обычно проводится на дому, но иногда в особо тяжелых ситуациях больному ребенку положена госпитализация. По причине этого карантинные меры стоит предпринимать не только в детских учреждениях, но и в домашних условиях, особенно если в семье есть не один ребенок. Всех остальных детей стоит изолировать от инфицированного, поскольку скарлатина может передаваться воздушно-капельным и бытовым путем.
Меры профилактики в детских учреждениях
Профилактика скарлатины в детских учреждениях
Если вспышка такого заболевания была зафиксирована в дошкольном или школьном учреждении, то моментально проводится ряд мер, которые направлены на дальнейшее недопущение распространения «заразы». К ним стоит отнести:
- Ежедневный осмотр детей медицинским работником. При этом каждому ребенку измеряют температуру и проверяют горло. Если специалистом были обнаружены даже незначительные проявления болезни, то ребенка моментально отправляют домой вместе с родителями.
- Несколько раз в день в группе или классе проводится влажная уборка. Все поверхности должны быть обработаны специальными дезинфицирующими средствами. Если в помещении имеется кварцевая лампа, то его несколько раз кварцуют. Дети не должны присутствовать при такой процедуре.
- Ковры и мягкие игрушки из класса или группы на время карантина должны быть удалены. Заранее их рекомендуется обработать специальными дезинфицирующими растворами.
- Все работники дошкольного или школьного учреждения, которые постоянно контактируют с детьми должны быть направлены на внеплановый осмотр к лор-врачу.
Важно знать! Карантин при таком заболевании в любом детском учреждении длится не более 21 дня от момента последнего зафиксированного случая заболевания. При этом в такой период новых детей не принимают и тщательно следят за всеми посещающими детский сад или школу.
К большому сожалению, на данный момент все же не существует вакцины от такого патологического процесса, потому единственным действенным методом уберечь себя и своего ребенка от скарлатины является максимальная осторожность. Заболевание способно передаваться по воздуху, потому рекомендуется воздержаться от любого общения с инфицированными людьми.
Итак, мы выяснили, что скарлатина у детей – это довольно тяжелое и серьезное заболевание, инкубационный период которого зависит от определенных факторов. При своевременном обращении к педиатру можно избежать страшных последствий. Помните, что это болезнь довольно опасна своим распространением, иногда принимающим характер эпидемии. Если вспышки в детском учреждении избежать не удалось, то персоналом принимаются профилактические меры с целью предотвращения распространения скарлатины.
Скарлатина - болезнь в багряных тонах. Детский доктор:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Понравилось? Лайкни и сохрани у себя на страничке!
Что ставят после снятия брекетов для исправления прикуса
Нормальные размеры матки и придатков по УЗИ
Ваш комментарий Отменить ответ
- Кристина → Белковая диета: основы рациона и рецептов
- Алёна → Лечение ларингита в домашних условиях у детей: консервативные методы и ингаляции
- Инна → Белковая диета: основы рациона и рецептов
- Аня → Лечение ларингита в домашних условиях у детей: консервативные методы и ингаляции
- Лягушкина Кира → 9 способов быстро снизить холестерин
© 2018 Мир бодрости · Все права защищены. Копирование материалов запрещено.
Материалы предназначены для ознакомления и личного образования. Для диагностирования и лечения заболеваний сайт применять нельзя, обязательно посетите Вашего врача! Поддержи сайт | О проекте
Скарлатина является острым инфекционным заболеванием, проявляющимся мелкоточечной сыпью, общей интоксикацией организма, лихорадкой, ангиной. Возбудителем болезни выступает стрептококк группы А.
Заболевание это очень заразное, и передается от больных и носителей воздушно-капельным путем (при чихании, кашле, разговоре), и через предметы обихода (игрушки, посуда, белье). При этом предотвратить заражение практически невозможно.
Скарлатина: причины появления болезни
Возбудитель болезни, как уже говорилось, – стрептококк группы A, который также является причиной других стрептококковых инфекций – ангин, хронических тонзиллитов, ревматизма, острого гломерулонефрита, стрептодермии, рожи и другие, не менее опасные заболевания.
Как действует скарлатина?
Токсигенный бета-гемолитический стрептококк группы А обычно заселяет носоглотку, иногда кожу, провоцируя местные воспалительные изменения (ангину, регионарный лимфаденит). Вырабатываемый им экзотоксин вызывает в организме симптомы общей интоксикации (отравления) и экзантему.
При благоприятных условиях для роста и размножения микробов, стрептококк вызывает септический компонент, который проявляется отитом, лимфаденитом, септицемией. Большую роль в развитии патологий болезни играют аллергические механизмы, которые участвуют в возникновении и развитии осложнений, проявляющихся в позднем периоде заболевания. Нередко развитие осложнений скарлатины связано напрямую с реинфекцией или со стрептококковой суперинфекцией.
Где источник заразы?
«Резервуаром», источником инфекции является человек, который болен ангиной, скарлатиной или другими клиническими формами стрептококковой респираторной инфекции. А, кроме того, скарлатина, причины ее распространения – это «здоровые» носители инфекции – стрептококков группы А.
Для окружающих больной наиболее опасен в первые дни заболевания. Контакт с ним становится относительно безопасным чаще всего недели через 3 от начала болезни – то есть все 3 недели, он заразен для окружающих. Что касается носителей стрептококков группы А, то это широко распространенное явление среди населения (по данным статистики 15-20% в среднем здорового населения, являются носителями). Многие из носителей, даже не подозревая этого, способны выделять возбудитель инфекции на протяжении весьма длительного временного периода – месяцы и даже годы, являясь разносчиками.
Механизм распространения скарлатины.
Механизм передачи инфекции – аэрозольный, воздушно-капельным путем. Как правило, заражение происходит в случае длительного тесного общения с носителем или больным. Возможно также заражение контактным путем (через предметы обихода и загрязнённые руки) и алиментарным путем инфицирования (через пищу).
Скарлатина, причины большой распространенности имеет, потому что естественная, природная восприимчивость у людей к данной инфекции очень высока. Скарлатина возникает у людей, которые не имеют антитоксического иммунитета, когда они «подхватывают» токсигенные штаммы бактерий, выделяющие такие эритрогенные токсины, как типы А, В и С. После перенесенной инфекции в организме вырабатывается типоспецифический иммунитет, то есть повторно этой инфекцией человек уже не заразится. Однако, если произойдет инфицирование стрептококками группы А, но несколько другого серовара, как говорится, повторное заболевание возможно.
Основные эпидемиологические признаки скарлатины.
Заболевание распространено повсеместно, но наиболее часто встречается в регионах, где умеренный и холодный климат, то есть именно в наших широтах. В основном общий уровень заболевания и его динамику, оценивая многолетние и помесячные показатели заболеваемости скарлатиной, определяет именно скарлатина у детей дошкольного возраста, которые посещают организованные коллективы: детсады, образовательные группы, кружки и пр. Ежегодно скарлатина у детей, посещающих детские учреждения, возникает чаще раза в 3-4, чем у детей, которых воспитывают дома. Наиболее резко выражена эта разница у деток первых 2 лет своей жизни – уровень заболевания выше в 6-15 раз, а уже среди деток 3-6-летнего возраста она менее заметна. В этих же возрастных группах наблюдаются и наибольшие показатели, так называемого, «здорового» бактерионосительства.
Характерной для скарлатины является связь с заболеваниями предшествующими ей, в частности, с ангиной и прочими респираторными стрептококковыми инфекциями. Наиболее высокий уровень заболеваемости происходит в осенне-зимне-весенний период.
Что происходит при инфицировании скарлатиной
Через слизистые оболочки носоглотки и зева, в организм человека проникает этот возбудитель, в редких случаях заражение случается через повреждённую кожу или слизистые половых органов.
В месте заселения бактерий формируется воспалительно-некротический очаг. Инфекционная интоксикация (отравление) развивается в первую очередь из-за поступления в кровь эритрогенного токсина стрептококков (в медицине – токсина Дика), и действия пептидогликана клеточной стенки. Впоследствии это приводит к расширению во всех органах мелких сосудов, в том числе в слизистых оболочках и кожных покровах, в результате чего появляется характерная сыпь.
В дальнейшем происходит синтез и накопление организмом антитоксических антител, которые связывают токсины инфекции, и проявления токсикоза уменьшаются, а сыпь постепенно исчезает. На местах сыпи кожа роговеет, образуется корочка, и после угасания скарлатинозной сыпи кожа шелушится. Связь ороговевших клеток в толстых слоях кожи довольно прочная, поэтому шелушение на ладонях и подошвах имеет крупнопластинчатый характер.
Скарлатина у взрослых и детей: возможные осложнения болезни
Наиболее частые осложнения скарлатины – это некротический и гнойный лимфаденит, гнойный отит, а кроме того инфекционно-аллергические осложнения, чаще возникающие, когда скарлатина у взрослых больных, в виде диффузного гломерулонефрита, миокардита. Возможны дальнейшие воспаления придаточных пазух носа, среднего уха, ревматизм.
Скарлатина у взрослых и детей, зачастую, в результате провоцирует развитие гиперчувствительности, фиксацию и формирование иммунных комплексов, аутоиммунных реакций, нарушения системы гемостаза. В большинстве случаях эти проявления выступают причиной развития артериитов, гломерулонефрита, эндокардитов и прочих осложнений иммунопатологического характера.
Из лимфатических образований, располагающихся в слизистой оболочке ротоглотки, стрептококковые возбудители попадают по лимфатическим сосудам в регионарные лимфатические узлы. Там они накапливаются, сопровождая свое размножение воспалительными реакциями с некротическими очагами и очагами лейкоцитарной инфильтрации. Если не остановить процесс развития заболевания на данном этапе, впоследствии в некоторых случаях может это приводит к проникновению болезнетворных микроорганизмов в разные органы и системы организма, к формированию в них гнойно-некротических процессов. Все это в итоге может вылиться в гнойный лимфаденит, отит, в поражения костной ткани в области висков, височных синусов, твёрдой мозговой оболочки, и т.д.
Скарлатина: симптомы заботевания
Инкубационный период скарлатины может длиться от 1 до 10 суток. Типичные симптомы скарлатины – это острое начало заболевания, подчас уже в самые первые часы болезни повышение температуры тела происходит до высоких цифр, до 40 градусов. Сопутствующие признаки скарлатины – это недомогание, головная боль, слабость, тахикардия, иногда боли в животе. В случае высокой лихорадки в первые дни болезни больные чрезмерно возбуждены, подвижны и эйфоричны, либо же, напротив, неимоверно вялы, сонливы и апатичны. Вследствие выраженной интоксикации организма часто бывает рвота. Однако следует подчеркнуть, что современное течение скарлатины, может отличаться отсутствием высокой температура тела.
Скарлатина: симптомы воспаления гортани.
Очень быстро возникает боль в горле при глотании. Ярко выраженные признаки скарлатины, не позволяющие спутать ее с ангиной и другими схожими по признакам заболеваниями, – это яркая разлитая гиперемия миндалин, дужек, мягкого нёба, язычка и задней стенки глотки, так называющийся, «пылающий зев», который невозможно не заметить при осмотре больных. Гиперемия значительно интенсивнее при скарлатине у детей и у взрослых, чем в случаях обычной катаральной ангины, при этом она резко ограничена там, где слизистые оболочки переходят на твёрдое нёбо.
Также возможно формирование фолликулярно-лакунарной ангины: на увеличенных, сильно разрыхлённых и гиперемированных миндалинах образуются слизисто-гнойные, подчас фибринозные налёты или даже некротические, в виде отдельных и распространённых очагов. Вместе с этим развивается регионарный лимфаденит, при пальпации переднешейные лимфатические узлы плотные и болезненные.
Диагностика скарлатины не составляет никаких трудностей уже к 4-5-м суткам болезни. Поскольку язык, обложенный сначала серовато-белым налётом, к этому времени очищается, становясь ярко-красным, скорее даже малиновым, с гипертрофированными сосочками. То есть самый яркий симптом скарлатины – это «малиновый язык». В случаях тяжёлого течения скарлатины, такая «малиновая» окраска отмечается и на губах больного. К этому же периоду времени начинают регрессировать признаки ангины, хотя и исчезновение некротических налётов происходит гораздо медленнее.
Проявляется скарлатина и на сердечно-сосудистой системе, сопровождаясь тахикардией на фоне умеренно повышенного артериального давления.
Симптомы скарлатины: скарлатинозная экзантема.
Скарлатинозная экзантема, как ее называют медики, или попросту сыпь, появляется на 1-2-й день болезни. Сыпь – это очень важный диагностический признак скарлатины. Сначала возникают мелкоточечные элементы на коже лица, шеи, а также верхней части туловища, после сыпь стремительно распространяется на все поверхности сгибов конечностей, на внутреннюю поверхность бёдер, на боковые стороны живота и груди. В большинстве случаев отчётливо виден белый дермографизм.
Характерный именно скарлатине признак – это сгущение сыпи в местах естественных сгибов на складках кожи в виде тёмных красных полос, к примеру, в локтевых сгибах, подмышечных ямках, паховых складках (симптом Пастиа). Местами мелкоточечные обильные элементы могут сливаться полностью, создавая картину сплошной эритемы.
Сыпь на лице располагается, как правило, на щеках, и в гораздо меньшей степени – на висках и лбу. Вместе с этим, носогубный треугольник абсолютно свободен от сыпи и отличается бледностью (симптом Филатова).
Характерный признаки скарлатины также и «симптом ладони» – при надавливании ладонью на кожу, сыпь временно исчезает в этом месте.
В результате повышенной ломкости сосудов возможны мелкие точечные кровоизлияния на коже в местах суставных сгибов, и трения или сдавливания кожи одеждой. Для скарлатины симптомы резинки и жгута (Кончаловского-Румпеля-Лееде), также характерны. В некоторых случаях типичная скарлатинозная сыпь может пополниться мелкими везикулами и макуло-папулёзными элементами.
Кроме прочего, сыпь может появиться поздно, только на 3-4-е сутки болезни, либо вообще не появиться.
Как правило, к 3-5-м суткам самочувствие больного значительно улучшается, постепенно начинает снижаться температура тела. Сыпь бледнеет, постепенно исчезая и сменяясь к концу первой недели, началу 2-й, мелкочешуйчатым шелушением кожи (шелушение на подошвах и ладонях крупнопластинчатое).
Интенсивность сыпи и сроки её исчезновения разнятся. Иногда, в случаях лёгкого течения болезни, скудная сыпь исчезает буквально спустя несколько часов после своего появления. Что же касается выраженности кожного шелушения и его длительность, то оно напрямую зависит от обилия предшествовавшей сыпи.
«Особые» формы скарлатины

Разделяют три основные формы скарлатины, отличающиеся очагами, симптомами и течением заболевания, от общераспространенной болезни.
Экстрабуккальная скарлатина.
В настоящее время эта форма заболевания встречается достаточно редко. Ворота инфекции в данном случае – места поражения кожи – ранения, ожоги, очаги стрептодермии и прочее. Сыпь по телу распространяется от того места, где внедрился возбудитель. Еще одной особенностью данной формы болезни выступает отсутствие воспалительных изменений в ротоглотке и шейных лимфатических узлах.
Стёртые формы скарлатины.
Такая скарлатина у взрослых встречается наиболее часто. Стертым формам болезни свойственны слабо выраженные общетоксические симптомы, изменения в ротоглотке катарального характера, скудная, бледная и быстро исчезающая сыпь. Вместе с этим скарлатина у взрослых может проходить иногда и в очень тяжёлой форме, так называемой токсико-септической.
Токсико-септическая скарлатина.
Данная форма болезни развивается редко, к счастью, и, как правило, это скарлатина у взрослых лиц. Для нее характерными являются бурное начало с гипертермией, стремительным развитием сосудистой недостаточности (нитевидный пульс, падение артериального давления, глухие тоны сердца, холодные конечности), нередко с возникновением на коже геморрагии. В последующие дни к этим симптомам присоединяются инфекционно-аллергические осложнения (поражения сердца, почек, суставов) или септические осложнения (отиты, лимфадениты, некротическая ангина и прочее).
Скарлатина и беременность
Во время беременности женщина может с таким же успехом заразиться скарлатиной, как и в любой иной период жизни, ведь контакт с носителем или больными скарлатиной вполне вероятен. Скарлатина во время беременности угрожает любой женщине, не имеющей специфического иммунитета на данную инфекцию.
Скарлатина и беременность: симптомы.

Что касается вопроса «скарлатина и беременность, симптомы», то они такие же, как и во всех остальных случаях. И зависят от степени, сложности инфицирования и течения конкретной формы заболевания. То есть:
- 1. повышение температуры тела, лихорадка;
- 2. недомогание, головная боль, слабость, тахикардия;
- 3. интоксикация организма (скарлатина во время беременности часто отмечается рвотой);
- 4. боль в горле, «пылающий зев»;
- 5. развитие симптомов гнойной ангины;
- 6. «малиновый язык»;
- 7. характерная сыпь.
Влияние скарлатины на беременность.
Скарлатина во время беременности – неприятное и небезопасное явление. Прежде всего потому, что лечат скарлатину в основном антибиотиками, что в период беременности, в особенности в первом триместре совершенно неприемлемо. Во время формирования плода антибиотики строго противопоказаны, поскольку в развитии органов будущего человечка возможны патологические отклонения.
Влияние скарлатины на беременность на ранних ее сроках, зачастую выливается в самопроизвольный аборт или попросту выкидыш. Скарлатина во время беременности на более поздних сроках, протекает с более оптимистичными прогнозами. Во втором триместре прием антибиотиков уже разрешен, но так или иначе, после выздоровления потенциальной мамочки, потребуются дополнительные УЗИ плода и анализы.
Негативное влияние скарлатины на беременность может окончиться такими проблемами, как недонашивание беременности до положенных сроков, внутриутробная гипоксия плода, осложнения при родах, пневмония у новорожденного.
Однако чувствительность к данному возбудителю, то есть риск заболеть, значительно уменьшается после 20 лет. Помимо этого, иммунитет после однажды перенесенной скарлатины – довольно стойкий, а это означает, что если скарлатиной женщина когда-то болела, то бояться ей, по сути, нечего – второй раз этот же возбудитель ее уже не возьмет.
Скарлатина и беременность: лечение.
Лечение скарлатины осуществляется антибиотиками пенициллинового ряда, эритромицином, не противопоказанными беременным после 12-недельного срока.
Как правило, лечение скарлатины при беременности, состоит из строгого постельного режима в первую неделю болезни и щадящей диеты. Обязательным является обильное питье, чтобы скорейшее выводились токсины из организма. Также для лечения скарлатины при беременности назначается местная терапия в виде полосканий горла с раствором фурацилина, календулы, отваром ромашки, эвкалипта и других натуральных веществ.
В случае необходимости назначается лечение скарлатины при беременности антибиотиками, наиболее безопасными для применения во время беременности. Кроме этого, рекомендуется обязательный прием витаминных и общеукрепляющих препаратов.
Сама скарлатина на состояние плода не воздействует, более того, заболевание легкой формой, не угрожает ничем и состоянию беременной женщины тоже.
Таким образом, для здоровья женщины и малыша, в абсолютном большинстве случаев, прогноз благоприятный. Однако, требуется наблюдение специалиста в обязательном и определение тактики терапии и ведения беременности в дальнейшем.
Диагностика скарлатины

Важно отличать скарлатину от кори, краснухи, лекарственных дерматитов, псевдотуберкулёза. В редких случаях, необходимо дифференцировать развитие фибринозных налётов, в особенности, когда они выходят за пределы миндалин, от дифтерии.
Медицинский осмотр.
Главные отличительные признаки скарлатины для медицинского осмотра – это:
- 1. «пылающий зев» (разлитая яркая гиперемия ротоглотки), имеющий резкое ограничение в месте, где слизистая оболочка переходит на твёрдое нёбо;
- 2. «малиновый язык» – ярко-красный, даже малиновый язык с гипертрофированными сосочками;
- 3. элементы сыпи мелкоточечные, сгущение сыпи в местах сгибов и на кожных складках в виде тёмных красных полос;
- 4. выраженный отчётливо белый дермографизм;
- 5. «симптом ладони» – при надавливании ладонью на кожу, сыпь на время исчезает, положительные эндотелиальные симптомы;
- 6. бледность носогубного треугольника;
- 7. после исчезновения сыпи, на ее месте появляется мелкочешуйчатое кожное шелушение или крупнопластинчатое на подошвах и ладонях.
Лабораторная диагностика скарлатины.
Диагностика скарлатины в лабораторных условиях осуществляется при помощи анализа крови. Отмечают изменения гемограммы, которые типичны бактериальной инфекции: лейкоцитоз, повышение СОЭ, нейтрофилия со сдвигом влево лейкоцитарной формулы.
Непосредственное выделение возбудителя проводят крайне редко, поскольку очень характерна и примечательна клиническая картина заболевания, а распространение бактерий у здоровых людей и больных иными формами стрептококковой инфекции весьма широкое. Для экспресс-диагностики скарлатины применяют РКА, которая выявляет антигены стрептококков.
Лечение скарлатины
Лечение проводится преимущественно в домашних условиях, точно так же, как при ангине. В деталях узнать, о методах лечения скарлатины можно в статье: .
Госпитализации подлежат только больные, у которых тяжелая и среднетяжелая форма заболевания. Также госпитализируют тех, у кого в семье имеются детки от 3-месячного до 7-летнего возраста и начальные школьники, не болевшие ранее скарлатиной. Делается это с целью профилактики и предотвращения заражения скарлатиной в семье.
Больного скарлатиной необходимо изолировать в отдельной комнате от остальных членов семьи. У него должна быть отдельная столовая посуда, полотенце и пр.
Изоляцию больного можно прекратить после выздоровления, однако не раньше 10 суток от начала болезни. Что касается посещения детьми, которые переболели скарлатиной, дошкольных и начальных школьных учреждений, то оно допускается только после дополнительной изоляции ребенка на дому на протяжении 12 суток после выздоровления.
Детки, которые находились в контакте с больным, а сами не болели скарлатиной, в коллектив не допускаются на протяжении недели после контакта, а если пребывали с больным весь период болезни – то изоляция от коллектива должна продлиться до 17 дней.
Еще немного о скарлатине у детей:
«Крайне незначительная, едва требующая упоминания страдания» – так известный английский врач XVII века Томас Сиденхем говорил о скарлатине.
Но когда через два года он столкнулся с эпидемией этой болезни, то уже сравнивал ее с чумой. «Пурпурной лихорадкой» называют скарлатину врачи XXI века.
Скарлатина – детская болезнь
Скарлатина – не новая болезнь. Ее знали еще в древности. В переводе с латыни “scarlet” означает ярко-красный цвет. Заболевание так названо по типичности своего проявления.
Это заболевание встречается достаточно часто. Педиатры и инфекционисты сталкиваются с заболевшими детьми в возрасте от 1 года до 9 лет.
Скарлатина – очень серьезная инфекционная болезнь. Если ее не лечить, исход может быть трагическим.
Это детская болезнь. Она встречается преимущественно у детей дошкольного возраста. Реже скарлатиной болеют младшие школьники и подростки. Если малыш находится на грудном вскармливании, то вместе с молоком матери ему передается антитоксический иммунитет.
Дети грудного возраста в таких случаях скарлатиной не болеют.
В последнее время возрастная планка заболеваемости поднялась. Но у взрослого населения старше 30 лет случаев скарлатины не наблюдается.
Заболевание имеет сезонность – осенне-зимний период. Факторами риска для скарлатины являются также:
- скопление детей в детских учреждениях;
- переутомление;
- чрезмерная физическая активность;
- дефицит витаминов;
- железодефицит.
Скарлатина – заболевание, вызываемое бета-гемолитическим стрептококком группы А. Попадая на слизистую, он вызывает значительные воспалительные изменения. Микробы вырабатывают большое количество эритротоксина, который очень ядовит. В крови токсин разрушает и вызывает интоксикацию, то есть отравление всего детского организма.
Пути передачи скарлатины
 Стрептококки
Стрептококки Бета-гемолитический стрептококк очень устойчив во внешней среде. Он может длительное время сохраняться в выделениях больного – слюне, слизи, гное.
Заразиться инфекцией можно разными путями:
- воздушно-капельным;
- контактно-бытовым – через предметы быта, игрушки, дверные ручки;
- пищевым – через подверженные стрептококку продукты.
Скарлатина является так называемой «палатной» изолированной инфекцией. Передача возбудителя, в отличие от кори, не происходит из помещения в помещение.
Стрептококк, вызывающий скарлатину – не только опасный возбудитель, он длительное время сохраняется в замороженном и высушенном состоянии. Попадая на слизистые оболочки миндалин, он размножается там, прогрессирует и вырабатывает токсины.
Этим он обусловливает определенный симптомокомплекс в виде лихорадки, (катаральной, лакунарной), лимфодермитом и мелкоточечной сыпью.
Эритрогенный токсин попадает в кровяное русло и бурно воздействует на:
- сердечно-сосудистую систему;
- эндокринную систему.
Действие токсина приводит к развернутой клинической картине. Заболевание сопровождается повышением температуры, синдромом интоксикации, высыпаниями на коже, ангиной и лимфодермитом.
О детской болезни скарлатина слышал каждый взрослый. Но на практике лишь единицы могут распознать симптомы этой инфекции. Часто ее принимают за ангину и неправильно лечат. Это приводит к тяжелым осложнениям сердца, почек и суставов.
Родители обязаны знать, что такое скарлатина и как она проявляется у детей. Это поможет им в случае обнаружения у ребенка симптомов инфекционного заболевания сразу их выявить и принять необходимые меры. Очаги скарлатины нередко возникают в детских учреждениях в осенне-зимний период.
Самое важное для стрептококковой инфекции – правильно поставить диагноз и своевременно начать лечение. А для этого нужно знать все симптомы заболевания.
Симптоматика скарлатины

Скарлатина – острое заболевание. Это первая встреча детского организма со стрептококковой инфекцией. На фоне абсолютного здоровья у ребенка внезапно повышается температура и развиваются признаки интоксикации, то есть слабость, головная боль, тошнота, иногда рвота в первые сутки. Далее появляются типичные для скарлатины признаки.
Как понять, что ребенок заболел именно этой вирусной инфекцией. Первоначально наблюдается продромальный период. Малыш будет вялым, отказываться от еды, капризничать. На следующий день у него появятся специфические высыпания на гиперемированном фоне: ребенок будет покрыт мелкоточечной сыпью ярко-розового цвета. Основными очагами ее распространения являются:
- лицо;
- верхние и нижние конечности;
- грудь и спина.
Особенностями проявления сыпи следует отметить бледность носогубного треугольника.
Характерным симптомом скарлатины является ангина.
– это увеличение миндалин, покрытых гнойным налетом. Заболевание без нее практически не протекает. В медицинской литературе гиперемированные миндалины при скарлатине получили название «пылающего зева».
Гланды гипертрофированы, в лакунах содержится гной. При легких формах болезни ангина катаральная, миндалины ярко гиперемированы. При скарлатине средней и тяжелой формы на гландах видны серовато-желтоватые отложения – некрозы.
Очень типичны изменения языка. В первые два дня болезни он обложен белым густым налетом. Затем язык очищается, начиная с кончика. К четвертому дню заболевания он становится ярко-красным с резко увеличенными сосочками, которые по форме и цвету отдаленно напоминают малину.
Это скарлатинозный, так называемый «малиновый язык» (фото у детей наглядно это демонстрирует).



К концу первой – началу второй недели гиперемия сохраняется, сосочки начинают атрофироваться. Язык выглядит гладким, отполированным – «лаковый язык». Через 10 дней он приобретает обычный вид.
Отмечается также реакция региональных лимфоузлов. В основном это околочелюстные. Они множественные, болезненные, особенно при глотании.
Признаки скарлатины у всех детей разные. Стрептококк выделяет в кровь ядовитый токсин, который и вызывает симптомы болезни. Они таковы:
- высокая температура тела, достигающая иногда 40 градусов;
- увеличение небных миндалин;
- боль в горле при глотании;
- слабость.
Характер сыпи при скарлатине

Все эти симптомы очень похожи на ангину. Но в отличие от нее к концу первого дня болезни на шее, верхней части тела появляется обильная пурпурная сыпь, которая быстро (в течение 2 часов) распространяется по всему телу.
Лучше всего она выражена на нижней части туловища, сгибательной поверхности рук, в подмышечных областях. (смотрите фото ниже). Здесь, в естественных складках кожи, сыпь особенно насыщенна. Часто высыпания локализуются на внутренней поверхности бедер и боковых частях грудной клетки.

У некоторых больных детей может быть милиарная сыпь. Она состоит из мелких, в пределах 1 мм в диаметре, пузырьков, наполненных мутноватой жидкостью. Если на них надавить или растянуть кожу над ним пальцами, то они быстро исчезают. Затем вновь появляются при отпускании.
Сыпь имеет тенденцию расположения на теле в виде темно-красных полос. На животе она еле заметна и имеет бледно-розовый цвет. На локтевых и паховых складках, в области промежности, и у мальчиков, и у девочек, сыпь ярко выражена.
Кожа у малыша сухая, чем-то напоминает наждачную бумагу. Если провести ладонью по груди, то можно ощутить мурашки, как будто ребенок замерз. Это не что иное, как папулезная сыпь, очень характерная для скарлатины.
Своеобразны изменения кожных покровов на лице: сыпь располагается на висках, коже лба и щеках. Области носа, верхней губы и подбородка остаются бледными, без высыпаний. Это создает резкий контраст с пурпурностью щек. Сыпь держится в течение 4-х дней.
Она не исчезает бесследно, а оставляет после себя шелушение, начало которого приходится на вторую неделю заболевания: крупнопластинчатое и отрубевидное. После исчезновения сыпи на теле могут оставаться полоски пигментации. Этот признак называется симптомом Пастиа. Он очень патогномоничен для скарлатины.
Характерный признак скарлатины – это резкий контраст между красными, ярко-пылающими щеками и бледным носогубным треугольником (как на фото).



Со скарлатиной схожи многие заболевания и не всегда она имеет типичную клиническую картину:
- может протекать без температуры;
- не сопровождаться появлением сыпи.
Поэтому нередко ее путают с другими инфекционными заболеваниями.
Родителям необходимо быть бдительными и не впадать в панику от первого появившегося на коже пятна. В первый же день высыпания ребенка необходимо показать врачу-педиатру, которого необходимо вызвать на дом. Это поможет точнее диагностировать заболевание и правильно назначить лечение.
Диагностика скарлатины
Выявить заболевание и поставить правильный диагноз, от которого будет зависеть лечение можно с помощью нескольких процедур. Они включают в себя:
- объектный осмотр больного ребенка;
- серологический метод;
- иммунофлуоресцентный метод;
- бактериологический метод.
Лечение скарлатины
Скарлатина сама по себе может быть абсолютно безопасной при ее правильном лечении. Если соблюдать все рекомендации врача, выполнять назначенные процедуры, то никакие осложнения ребенку не грозят.
На весь острый период скарлатины, у ребенка должен быть постельный режим по всем правилам. В некоторых случаях больных приходится госпитализировать. Родители должны быть готовыми к такому, и ни в коем случае не отказываться от стационарного лечения.
На первом месте находится антибактериальная терапия. Антибиотики принимаются курсом не менее 10 дней. Это убивает микробы и предупреждает развитие осложнений данной инфекции. Если у ребенка на фоне антибактериальной терапии возникают диспепсические явления, то оправданным будет назначение и прием пробиотиков.
Для лечения скарлатины назначают антигистаминные препараты. Они уместны в случае сопровождения кожных высыпаний сильным зудом. Назначаются они также при очевидной сухости кожных покровов.
При выраженной ангине, боли и дискомфорте в горле ребенку необходимо теплое обильное питье. Это гораздо важнее обработки полости рта. Вода помогает активно бороться с интоксикацией организма, которая наблюдается при скарлатине.
Диета при скарлатине
Пища, которая дается ребенку в период заболевания, должна быть мягкой и щадящей, чтобы не вызывать дополнительное раздражение слизистых оболочек. Но при этом она должна нести определенную пищевую нагрузку. Питание ребенка при скарлатине должно быть:
- гомогенным;
- легко глотающимся;
- преимущественно молочно-растительным;
- вся пища подается в протертом и проваренном виде и только теплой.
В качестве питья используются теплые компоты, ягодные морсы, кисели. Полезны брусника, клюква, шиповник. Они насыщают организм витаминами и способствуют восполнению энергетического баланса.
Реконвалесценция
Через 7 – 10 дней при среднетяжелом течении заболевания начинается период реконвалесценции:
- снижается температура тела;
- уменьшается боль в горле;
- исчезает слабость и вялость;
- появляется аппетит;
- сыпь исчезает полностью.
На второй неделе появляется важный ретроспективный патогномоничный признак скарлатины – шелушение. Оно происходит в результате паракератоза. Там, где кожа нежная, шелушение отрубевидное, словно кожа присыпана мукой. Это наблюдается на щечках, шее, подмышечных впадинах.
На груди, животе кожа немного грубее. Шелушение в этих местах пластинчатое. На кончиках пальцев оно крупнопластинчатое.
Признаки скарлатины у ребенка дошкольного возраста ярко выражены и неизменны на протяжении уже многих лет. Это относится к общему состоянию организма, ротовой полости и кожным покровам. При первых их проявлениях необходимо обратиться за медицинской помощью, чтобы ребенок вышел победителем в борьбе со скарлатиной.
Необходимо помнить, что ребенка нельзя сразу после выздоровления отдавать в детский коллектив – детский сад или школу. Клинические симптомы проходят за 10 – 12 дней, полное выздоровление наступает еще через неделю. Поэтому ребенок может посещать детские учреждения:
- через 22 дня от начала заболевания;
- через 12 дней после выписки из стационара.
До тех пор, пока врач не даст допуск на посещение детского учреждения, ребенок должен находиться в изоляции: в стационаре или под домашним наблюдением.
Для того чтобы ребенок скорее оправился от перенесенного заболевания, ему необходимы небольшие физические занятия. Помогут в этом обычные теннисные мячики. Можно использовать также мячики с колючками.
Чем опасна скарлатина
Скарлатина опасна, прежде всего, своими осложнениями. Она может вызывать:
- лимфаденит,
- мастоидит,
- абсцесс шеи.
Но есть и более поздние тяжелые осложнения на уровне иммунной системы. Они возникают, если ребенок рано уходит в детский коллектив и повторно встречается с возбудителем заболевания.
Скарлатина – это бактериальная инфекция, вызываемая стрептококками. А они поражают мышцы сердца и ткани почек. Самое грозное осложнение, которое формируется при скарлатине – это стрептококковое поражение сердца в виде или хроническое заболевание почек.
Своевременное обнаружение симптомов заболевания, обращение в медицинские учреждения, правильное диагностирование и выполнение всех предписаний лечащего врача позволяют избежать опасных осложнений.
В настоящее время скарлатина протекает в более легких формах, чем это было несколько десятков лет назад. Осложнения после нее – довольно редкое явление, обычно все заканчивается благополучно. Не стоит заниматься самолечением, лучше отдать эту прерогативу докторам.
После перенесенной скарлатины обычно развивается стойкий иммунитет к этой инфекции. Но лучше постараться уберечь ребенка от опасной болезни.
Профилактика скарлатины
Скарлатина – это инфекция, передающаяся воздушно-капельным путем. Прививок от нее, к сожалению, нет. Меры профилактики от этой болезни – неспецифические. Это:
- общее оздоровление организма;
- закаливание и посильная физическая нагрузка;
- отсутствие контакта с больными – носителями стрептококковой инфекции;
- укрепление местного иммунитета со стороны носоглотки и зева;
- употребление природных фитонцидов (лука и чеснока) в осенне-зимний период;
- витаминизация;
- избегание переохлаждений и сырости.
Выводы
Во время осенне-зимнего периода организм каждого человека, а в особенности детей, подвергается воздействию различных инфекций. В такую погоду и время года врачи рекомендуют уделять повышенное внимание здоровью малышей и предостерегают об опасных болезнях. В их числе и весьма неприятное инфекционное заболевание – скарлатина. У детей симптомы, лечение и профилактика имеют некоторую определенность.
Скарлатину относят к инфекционным болезням, передаваемым в основном воздушно-капельным путем. Ей чаще всего подвергаются дети в возрасте от 5 до 9 лет, но встречается она и в более позднем возрасте. Возбудителем инфекции является стрептококк. И многие люди, хоть и не болеют сами, являются ее носителями.
Скарлатина очень похожа на ангину, но отличительным признаком заболевания является мелкая , как на лице, так и на других частях тела. В последние годы заболеваемость во многих регионах повышена, но течение болезни происходит в более легких формах.
Первые симптомы скарлатины у ребенка – это появление мелкопятнистой розовой сыпи на лице, туловище и конечностях. Причем выраженность их может быть самой разнообразной. Наряду с сыпью всегда поражаются миндалины.
В легких случаях течение скарлатины возможно без температуры.
Эти признаки заболевания не стоит игнорировать и сразу обращаться за помощью в медицинские учреждения. Ведь при отказе или неправильном лечении могут возникнуть тяжелые осложнения. Скарлатина требует антибактериальной терапии в течение 5 – 10 дней. Хорошо воздействуют на стрептококк препараты пенициллиновой группы.
После выздоровления к болезни обычно вырабатывается иммунитет, и практически она бывает всего один раз в жизни. Однако, следует уделять больше внимания детскому здоровью и не забывать о профилактических мероприятиях.
Видеозаписи по теме
Интересное